پس از آلودگی به ویروس در مرحله اول ایمنی ذاتی فعال می شود که ویژگی های این پاسخ به شرح ذیل می باشد
- پاسخ عمومی بر هر عفونتی
- ترشح سلول های سیستم ایمنی شامل اینترفرون ها و سایتوکاین ها. (اینترفرون ها و سایتوکاین ها عامل ایجاد تب، گرفتگی عضله و دیگر نشانه های زودهنگام ابتلا به عفونت هستند که در مقاله "آیا مواد موجود در بدن می توانند نشان دهنده وضعیت ابتلا به Covid-19 باشند؟"موجود در سایت به طور کامل توضیح داده شده است)
- ایجاد تداخل در تکثیر ویروس توسط اینترفرون ها
- برانگیخته کردن پاسخ ایمنی تطبیقی
ممکن است عفونت در همین مرحله متوقف شود. در صورت ادامه عفونت، سیستم ایمنی تطبیقی فعال خواهد شد که مراحل عملکرد آن عبارت است از:
- پاسخ اختصاصی به هر نوع عفونت
- این پاسخ پس از 6 تا 8 روز فعال می شود
- شامل 2نوع از سلول های خونی به نام های T Cell (پاسخ سلولی) و B Cell (پاسخ آنتی بادی) است.سلول های T در سیستم ایمنی تطبیقی
سلول های T در سیستم ایمنی تطبیقی
این سلولها باعث ایجاد پاسخ ایمنی سلولی می شوند. سلول های T ، سلول هایی را که به ویروس خاصی آلوده شده اند شناسایی کرده و جهت مقابله با عفونت به سرعت تعدادشان افزایش می یابد.
سلول های CD8+ T: سلول هایی که ویروس در آنها در حال تکثیر است را ازبین برده و به کاهش یا متوقف کردن عفونت کمک می کند
سلول های CD4+ T: باعث آوردن دیگر سلول های سیستم ایمنی و تحریک تولید آنتی بادی توسط B-Cell جهت پاسخ اختصاصی به ویروس می شود.
سلول های B در سیستم ایمنی تطبیقی
این سلول ها باعث ایجاد پاسخ آنتی بادی اختصاصی برای هر نوع ویروس می شوند.
آنتی بادی IgM در ابتدا تولید شده و پس از چند هفته از بین می رود.
آنتی بادی IgG معمولا کمی دیرتر تولیدشده و تا ماه ها و حتی سال ها بعد باقی می ماند.
سلول های خاطره
با پایان یافتن عفونت، سلول های B و T نیز از بین می روند اما تعدادی از این سلول های دفاعی باقی خواهند ماند که به آنها سلول های خاطره می گویند. پاسخ سلول های خاطره در زمان مواجهه با همان ویروس به شدت سریع خواهد بود و باعث از بین رفتن ویروس و تسریع در ایجاد پاسخ آنتی بادی خواهد شد.
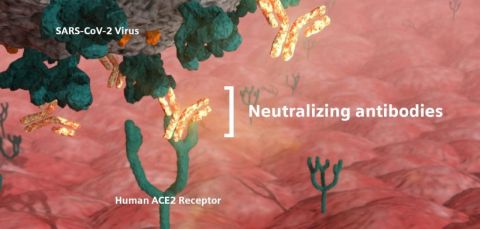
نوع دیگری از آنتی بادی ها، آنتی بادی های خنثی کننده (Neutralizing Ab) هستند که پس از بهبود بیمار و یا پس از واکسیناسیون موثر ، ایجاد می شوند.
آنتی بادی های Neutralizing چگونه عمل می کنند؟
این آنتی بادی ها، پروتئین های ویروسی Spike را تغییر داده و در نتیجه مانع اتصال ویروس به سلول هدف آن در بدن انسان که ACE2 است می شوند
آنتی بادی هایی که به طور متفاوتی به Spike متصل شوند و یا به مکان های دیگری از ویروس به جز Spike متصل شوند کارآمد نخواهند بود.
اهمیت بررسی آنتی بادی های Neutralizing نسبت به آنتی بادی های ایجاد شده در بدن علیه Spike و RBD ویروس در این است که کفایت اثر واکسن و یا مصونیت در برابر ابتلا مجدد تنها در حالتی است که آنتی بادی های Neutralizing مانع از اتصال ویروس به سلول هدف شوند. از این رو ممکن است به دلیل مواجهه با ویروس و یا واکسیناسیون در بدن فرد Anti Spike تولید شود اما آنتی بادی های خنثی کننده به حدی نباشند که موجب مصونیت شوند.
جواب مثبت آزمایش Covid Ab به چه معناست؟
اگر IgMو IgG هر دو مثبت باشند، عفونت اخیر Covid-19 وجود دارد.
چناچه تنها IgG مثبت شود، عفونت در چند هفته قبل اتفاق افتاد است.
این آزمایش وجود آنتی بادی Neutralizing را نشان نمی دهد. و برای آگاهی از میزان این آنتی بادی باید آزمایش Neutralizing Ab را انجام داد
جواب منفی آزمایش Covid Ab به چه معناست؟
اینکه فرد در جند ماه گذشته به عفونت Covid آلوده نشده است و یا کمتر از 14 روز پیش به عفونت مبتلا شده است.
اغلب افرادی که به Covid-19 مبتلا شده و بهبود یافته اند دارای سطح قابل تشخیص آنتی بادی های SARS-Cov-2 در خون خود هستند.
انواع مختلف واکسن Covid چگونه در بدن عمل می کنند؟
واکسن های ساخته شده برای بیماری Covid-19 می توانند به جلوگیری از ابتلای فرد به Covid-19 و یا وخامت یافتن بیماری و مرگ بر اثر آن کمک کنند. اما انواع مختلف این واکسن چگونه در بدن عمل می کنند؟
واکسن ها با استفاده از ایجاد ساختارهای مشابه با “Spike” که به طور طبیعی در سطح سلول ویروس وجود دارد و پروتئین های S نامیده می شوند، سیستم ایمنی را برای مقابله با ویروس آماده می کنند.
واکسن های ارائه شده در یکی از طیف های زیر قرار میگیرند:
- واکسن هایی بر اساس mRNA:
mRNA ها سکانسی از کدهای ژنتیکی هستند که به بدن دستورالعمل ساخت پروتئین ها را می دهند. در ساخت واکسن هایی بر اساس mRNA، دانشمندان به ایجاد نوع نورترکیبی از mRNA ویروس می پردازند.
زمانی که این ماده به بدن تزریق می شود سلول ها آن را به عنوان یک دستورالعمل برای ساخت پروتئین های ویروسی مناسب که در برنامه ساخت mRNA تنظیم شده اند، در نظر می گیرند.
که برای مثال درخصوص Covid-19 پروتئین های “Spike” هستند.
پس از واکسیناسیون، سلول های ایمنی شما شروع به ساخت قطعاتی از پروتئین S و بروز آنها در سطح سلول می شوند. این امر علت شروع ساخت آنتی بادی در بدن است تا چنانچه شما بعدا در معرض ویروس Covid-19 قرار گرفتید، آنتی بادی ها بتوانند با ویروس مبارزه کنند.
پس از انتقال دستورالعمل ها،mRNA به سرعت شکسته می شود و هرگز وارد هسته سلول شما، جایی که DNA وجود دارد، نمی شود.
اساس ساخت واکسن های Pfizer-BioNTech و Moderna بر این روش است.
- واکسن هایی براساس وکتور (انتقال دهنده)
در این نوع از واکسن ها ماده ژنتیکی ویروس Covid-19 در شکل تغییر یافته ویروس دیگری (وکتور ویروس) قرار داده می شود. زمانی که وکتور ویروس وارد سلول های شما می شود، ماده ژنتیکی ویروس Covid-19 را به سلول ها داده و دستورالعمل ساخت کپی های متعدد از پروتئین S را القاء می کند. هنگامیکه سلول های شما پروتئین های S را در سطح خود نشان می دهند سیستم ایمنی بدن با ایجاد آنتی بادی و گلبول های سفید دفاعی پاسخ می دهد تا چنانچه بعدا با ویروس مواجه شدید، آنتی بادی ها با آن مبارزه کنند.
واکسنهایی برمبنای وکتور نمی توانند باعث آلوده شدن شما به Covid-19 و یا ویروسی که به عنوان وکتور (انتقال دهنده) انتخاب شده است شوند. همچنین ماده ژنتیکی انتقالی به بخشی از DNA شما تبدیل نمی شود.
واکسن های Johnson & Johnson و Astrazeneca و Sputnik بر اساس وکتور ساخته شده اند.
- واکسن هایی بر اساس زیرواحد های پروتئینی
این واکسنها شامل تنها بخشی از ویروس هستند که به بهترین نحو سیستم ایمنی را برانگیخته می کنند. این نوع از واکسن های Covid-19 شامل پروتئین های S غیر آسیب زا هستند. زمانی که سیستم ایمنی شما این پروتئین های S را شناسایی می کنند، آنتی بادی ها و گلبول های سفیددفاعی ساخته خواهند شد تا چنانچه بعدا در معرض ویروس قرار گرفتید، آنتی بادی ها به مبارزه با ویروس بپردازند. واکسن Novavax بر این اساس ساخته شده است.
- واکسن هایی براساس ویروس کشته یا ضعیف شده
واکسن های Sinopharm، Sinovac و Baharat در این گروه قرار می گیرند
در ساخت واکسن Sinopharm محققان در ابتدا ذخایری از ویروس کرونا را ایجاد کردند سپس با استفاده از ماده ای شیمیایی به نام beta propiolactone آنها را خنثی کردند. این ترکیب با اتصال به ماده ژنتیکی کرونا ویروس موجب غیر فعال کردن آن می شود، در نتیجه بیماری زایی ویروس از بین می رود. اما پروتئین های ویروس از جمله پروتئین S ، دست نخورده باقی می ماند.
سپس محققان ویروس های غیرفعال را استخراج کرده و با مقدار اندکی ترکیبات واجد آلومینیوم که به آن Adjuvant می گویند، ترکیب کردند. Adjuvant موجب تحریک بیشتر سیستم ایمنی و بهبود عملکرد واکسن می شود.

مطابق با مقاله ای که در تاریخ 21 می 2021 در سایت Nature منتشر شد، پس از واکسیناسیون افراد در برابر Covid-19، میزان آنتی بادی های مسدود کننده عفونت (Infection-Blocking) در خون افراد واکسینه، شاخصی قوی برای بررسی میزان محافظت واکسن از فرد، در برابر ابتلا به Covid-19 است. این تحقیق نشان داد که حضور حتی مقادیر کم از آنتی بادی های Neutralizing نشان دهنده آن است که واکسن در ایجاد مقاومت در برابر Covid-19 موثر بوده است.
این مطالعه بهترین تلاش صورت گرفته تاکنون در راستای تعیین ویژگی های پاسخ ایمنی است که می تواند به عنوان شاخصی برای مقاومت در برابر Covid-19 درنظر گرفته شود که در آن داده های آنتی بادی Neautralizing بدست آمده در طی استفاده از 7 واکسن با عملکرد گسترده در جهان مورد بررسی قرار گرفته است.
واکسن هایی که قوی ترین پاسخ آنتی بادی Neutralizing را ایجاد می کنند، واکسن هایی مبتنی بر mRNA نظیر Moderna و Pfizer-BioNtech هستند. در حالیکه واکسن هایی که بر اساس القای وکتور هستند مانند Oxford-Astrazeneca پاسخ ضعیف تر ایجاد می کنند.
دانشمندان پیش بینی می کنند از آنجاکه سطح آنتی بادی با گذر زمان از بین می رود ممکن است تزریق دوز یادآور در حدود یکسال بعد مورد نیاز باشد اما محافظت در برابر ابتلا به نوع شدید بیماری می تواند تا سالها بدون تزریق دوز یادآور ادامه داشته باشد.
این یافته ها به توضیح این موضوع کمک می کند که علی رغم آنکه مطالعات نشان داده است که برخی از واریانت های SARS-COV2 توانایی مسدود کردن عفونت توسط Neutralizing را کاهش می دهد، اغلب افرادی که واکسینه شده اند حتی آنها که 1 دوز تزریق کرده اند، در صورت آلوده شدن به این واریانت ها، شرایط وخیمی نخواهند داشت.